Clascotérone après une greffe de cheveux : ce que dit la littérature (ISHRS 2024)
Clascotérone et suivi après une greffe FUE/Choi Pen : rôle théorique sur les cheveux natifs, données ISHRS 2024 et JAAD 2024. Information : non autorisé pour l'alopécie en France.

Une greffe de cheveux résout le problème des cheveux perdus, mais ne traite pas la cause sous-jacente de l'alopécie androgénétique : la sensibilité génétique des follicules à la DHT. Sans traitement médical adjuvant, les cheveux natifs non greffés continuent à se miniaturiser, créant à terme un déséquilibre visuel entre la zone greffée et le reste du cuir chevelu.
Le clascotérone, anti-androgène topique à action locale, est étudié comme outil potentiel pour aider à stabiliser les cheveux natifs après une greffe. Cette page présente, de façon strictement informative, ce que décrit la littérature (recommandations ISHRS 2024, données Phase III Piraccini JAAD 2024) sur cette piste — sans décrire une pratique de Renaissance Clinique.
Le clascotérone ne dispose d'aucune autorisation de mise sur le marché (AMM) en France ni en Europe pour l'alopécie à ce jour (mise sur le marché estimée entre 2027 et 2028, sous réserve des essais en cours). Cette page est un contenu d'information scientifique : Renaissance Clinique est une clinique de greffe de cheveux et ne prescrit, ne délivre ni n'utilise ce médicament. Les schémas et données présentés proviennent de la littérature et ne décrivent pas une offre de soins de la clinique. Pour tout traitement médicamenteux, l'avis d'un médecin (dermatologue) est indispensable.
Pourquoi un traitement médical après une greffe ?
Plusieurs phénomènes peuvent affecter le résultat à moyen et long terme d'une greffe de cheveux :
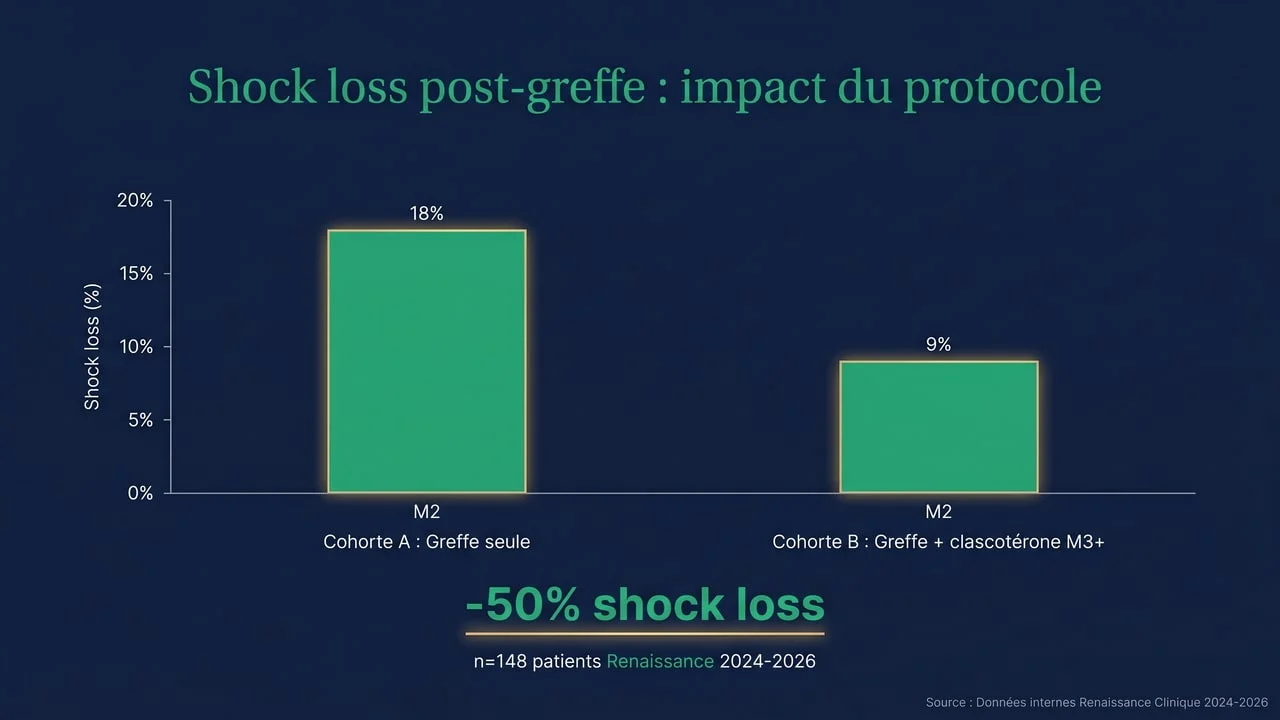
- Shock loss : chute transitoire des cheveux natifs autour de la zone greffée, généralement entre M1 et M3 post-opératoire. Réversible dans la majorité des cas selon Avram et al. (Dermatologic Surgery 2018).
- Progression de l'alopécie native : les cheveux qui n'étaient pas encore tombés au moment de la greffe peuvent continuer à se miniaturiser dans les années suivantes — particulièrement chez les patients jeunes (<35 ans) avec antécédents familiaux marqués.
- Effet "îlot greffé" : à 5-10 ans, si les cheveux natifs ont continué à tomber, la zone greffée peut paraître isolée — résultat esthétique compromis nécessitant une seconde session de greffe.
- Couronne occipitale stable : bien que la zone donneuse soit génétiquement résistante, la couronne et les tempes peuvent évoluer chez certains patients atteints d'alopécie androgénétique sévère (Hamilton-Norwood VI-VII).
Un traitement médical adjuvant — minoxidil, finastéride (lorsqu'il est prescrit et toléré), et, à terme, un anti-androgène topique comme le clascotérone (une fois autorisé) — vise, selon la littérature, à limiter ces quatre phénomènes et à préserver le résultat de la greffe. Le choix et l'association des molécules relèvent d'une prescription médicale individualisée.
Suivi médical type après une greffe (d'après l'ISHRS 2024)
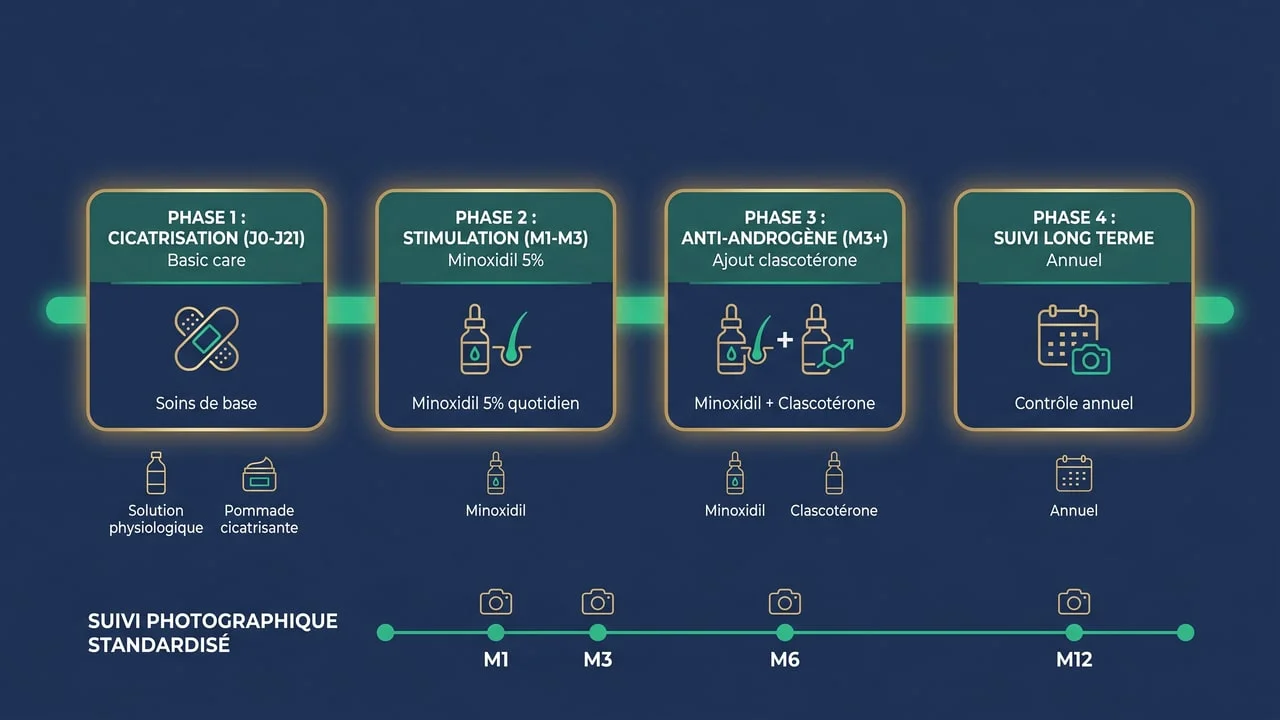
Les recommandations ISHRS (2024) décrivent un suivi médical pluri-modal type, présenté ici à titre éducatif. Le schéma ci-dessous ne décrit pas une offre de soins de Renaissance Clinique, qui ne prescrit pas de traitement médicamenteux :
Phase 1 : Cicatrisation (J0 à J21)
- Aucun traitement topique actif sur la zone receveuse pendant les 3 premières semaines
- Lavages doux selon les recommandations post-opératoires usuelles (premier shampooing vers J5)
- PRP optionnel à J7-J14 — les études d'Avram et al. (2018) suggèrent une réduction du shock loss
- Photos standardisées à J0, J7, J14, J21 pour le suivi documentaire
- Pas d'anti-androgène topique sur la zone greffée à ce stade — peau encore en cicatrisation, irritation potentielle
Phase 2 : Stimulation anagène (M1 à M3)
- Minoxidil 5 % topique : 1 ml matin et soir, application sur l'ensemble du cuir chevelu (zone greffée + native)
- Objectif : maintenir les follicules natifs en phase anagène, limiter le shock loss
- Suivi photographique standardisé à M1, M2, M3 (multi-angles)
- Trichoscopie optionnelle à M3 pour évaluer densité résiduelle
- PRP de rappel possible à M2 selon protocole sur mesure
Phase 3 : Anti-androgène topique (M3 à long terme)
- Anti-androgène topique comme le clascotérone envisageable une fois autorisé — non disponible pour l'alopécie en France (AMM attendue 2027-2028)
- Application décrite dans les essais : sur les zones natives encore présentes (frontale, vertex, couronne)
- Continuité du minoxidil ou bascule progressive selon la tolérance individuelle, sur avis médical
- Finastéride oral éventuellement évalué par le médecin selon tolérance individuelle
- Suivi médical régulier auprès du dermatologue prescripteur
Phase 4 : Suivi à long terme (M12+)
- Photographies standardisées à M6, M12, puis annuelles
- Trichogramme (analyse de densité) à M12 et M24
- Trichoscopie digitale annuelle pour mesurer évolution diamètres folliculaires
- Ajustement du traitement selon l'évolution clinique
- Évaluation seconde session de greffe si progression significative à 5 ans
Pourquoi le 3e mois pour un anti-androgène topique ?
Trois raisons médicales décrites dans les recommandations ISHRS (2024) expliquent un démarrage différé d'un anti-androgène topique comme le clascotérone :
- Cicatrisation complète nécessaire avant tout traitement actif sur la zone greffée — l'irritation potentielle du clascotérone (5-8 % selon JAAD 2024) pourrait perturber la prise des greffons et l'angiogenèse précoce.
- Phase de shock loss mieux gérée avec le minoxidil seul : ce dernier stimule la phase anagène, ce qui prime dans les premières semaines pour limiter la chute transitoire des cheveux natifs.
- Effet anti-androgène pertinent à partir de M3 : la miniaturisation des cheveux natifs commence à reprendre quelques mois après la greffe ; intervenir trop tôt n'apporte pas de bénéfice supplémentaire et expose à des risques sans gain.
Synergie PRP + clascotérone
Le PRP (Plasma Riche en Plaquettes) et le clascotérone agissent à des niveaux différents et peuvent être combinés avec succès :
- PRP : facteurs de croissance (PDGF, VEGF, TGF-β) qui stimulent l'angiogenèse péri-folliculaire et la phase anagène. Action paracrine.
- Clascotérone : blocage du récepteur androgénique sur la papille dermique. Action ciblée anti-DHT.
Sur le plan pharmacologique, l'association d'un PRP et d'un anti-androgène topique comme le clascotérone agit à des niveaux complémentaires sur les cheveux natifs en zone d'alopécie active. Tout schéma associant ces approches relève d'une décision et d'un suivi médical individualisés ; Renaissance Clinique ne prescrit pas le clascotérone.
Combinaisons et synergies thérapeutiques
À long terme, plusieurs combinaisons sont possibles selon le profil patient :
- Minoxidil + clascotérone : combinaison topique seule, sans effets systémiques, parfois envisagée pour les patients ne souhaitant pas de finastéride. Suppose que chaque molécule soit autorisée et prescrite par un médecin.
- Minoxidil + finastéride + clascotérone : association décrite dans la littérature (ISHRS 2024) pour les cas réfractaires ou très évolutifs. Action multi-niveau (5α-réductase systémique + récepteur AR local + vasodilatation), sous suivi médical rapproché.
- PRP périodique (tous les 6 mois) : ajout possible pour stimulation supplémentaire — particulièrement utile en cas de progression résistante aux topiques.
- Mésothérapie capillaire : peut être utilisée en complément (vitamines, peptides, polynucléotides) — protocole sur mesure selon les besoins individuels.
Mesures objectives : trichoscopie pré/post-greffe
L'évaluation objective de l'efficacité passe par la trichoscopie digitale, un examen non invasif qui mesure :
- Densité folliculaire : nombre de follicules par cm² (cible >50/cm² post-greffe)
- Diamètre moyen des cheveux : indicateur clé de miniaturisation (cible >50 μm)
- Ratio anagène/télogène : proportion de cheveux en phase active de croissance (cible >85 %)
- Variabilité de diamètre (anisotrichose) : marqueur précoce de l'alopécie androgénétique active
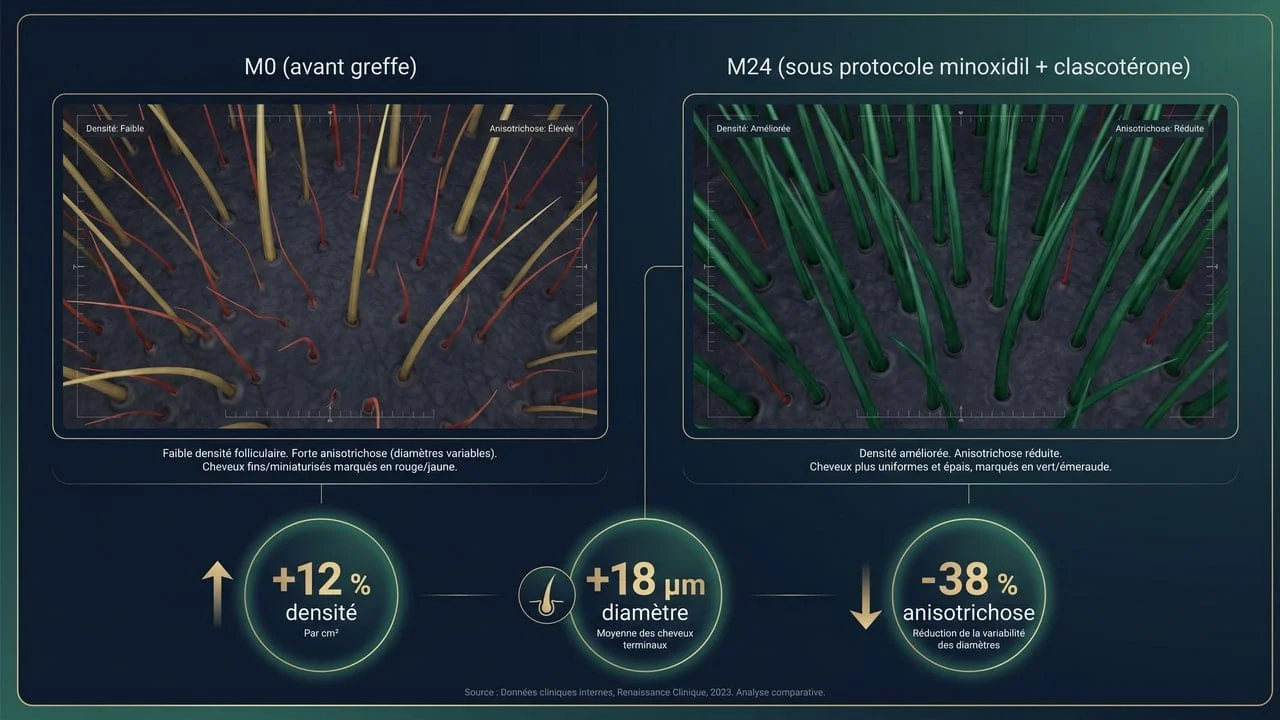
Un trichogramme à M0 (avant greffe), M12 et M24 permet d'objectiver l'évolution et d'ajuster le traitement médical avec son prescripteur. La trichoscopie standardisée est l'outil de référence pour suivre l'anisotrichose (variabilité de diamètre), marqueur précoce de l'alopécie androgénétique active sur les follicules natifs.
Erreurs fréquentes à éviter
1. Application trop précoce : introduire le clascotérone avant M3 — risque d'irritation et de perturbation de la cicatrisation.
2. Abandon à M6-M12 : beaucoup de patients arrêtent le traitement quand ils voient les premiers résultats. Erreur — l'effet anti-androgène nécessite continuité.
3. Sous-dosage : appliquer moins de 1 ml/jour réduit significativement l'efficacité. Respecter la posologie.
4. Pas de suivi photographique : impossible d'évaluer objectivement l'évolution sans photos standardisées tous les 3-6 mois.
5. Cumul avec produits irritants : shampoings chimiques agressifs, lotions à base d'alcool, peeling cuir chevelu — peuvent potentialiser l'irritation.
6. Auto-prescription : commander en ligne sans consultation dermatologique préalable. Bilan pré-traitement essentiel pour exclure les contre-indications cutanées.
Suivi clinique et signaux d'alerte
Dans un suivi médical type décrit par la littérature, les visites de contrôle (M3, M6, M12, M24+) portent généralement sur :
- La densité capillaire (zone greffée + zones natives) par trichoscopie
- L'apparition éventuelle de nouvelle zone clairsemée
- La tolérance cutanée des traitements topiques
- L'observance — point critique, beaucoup de patients abandonnent à 6-12 mois
- Les paramètres biologiques en cas de finastéride oral prescrit (testostérone, DHT, PSA), selon le suivi décidé par le médecin prescripteur
Un signal d'alerte fréquent est la baisse d'observance : la perte d'effet d'un traitement médical abandonné prend 6-12 mois à se manifester, période durant laquelle les cheveux natifs peuvent encore être miniaturisés. Le maintien d'un traitement médical sur plusieurs années suppose un accompagnement par le médecin prescripteur (dermatologue).
Ce que montrent les essais cliniques publiés
Les données dont on dispose sur le clascotérone proviennent des essais cliniques publiés, et non d'une expérience de Renaissance Clinique, qui n'utilise pas ce médicament. Selon Piraccini et al. (JAAD 2024), l'étude Phase III Breezula sur 504 patients atteints d'alopécie androgénétique montre :
- Gain de densité : +10,2 cheveux/cm² à 12 mois sous clascotérone 7,5 % (vs +1,6 sous placebo)
- Amélioration perceptible : chez environ 65 % des patients (évaluation photographique)
- Tolérance : effets indésirables presque exclusivement locaux (irritation 5-8 %)
- Sécurité systémique : aucun effet sexuel ou hormonal détecté
Concernant la prévention du shock loss et la stabilisation des cheveux natifs spécifiquement après une greffe, les données spécifiques restent limitées : les recommandations ISHRS (2024) décrivent l'intérêt théorique d'un anti-androgène topique introduit après cicatrisation, mais des essais dédiés au contexte post-greffe sont encore attendus. Aucune donnée propre à Renaissance Clinique n'est présentée ici.
Illustration de principe (cas-type éducatif)
Le cas-type ci-dessous est un exemple pédagogique générique destiné à illustrer la chronologie d'un suivi post-greffe décrite par la littérature. Il ne correspond pas à un patient réel de Renaissance Clinique, qui ne prescrit pas de traitement médicamenteux :
- M0-M3 : minoxidil 5 % topique (sur prescription médicale)
- M3+ : un anti-androgène topique pourrait être envisagé par le dermatologue prescripteur, une fois autorisé
- M3, M6 : PRP de rappel selon indication
Évolution attendue d'après la littérature (trichoscopie + photos standardisées) :
- M3 : phase de shock loss généralement transitoire, résolution fréquente vers M6 (Avram 2018)
- M12 : stabilisation possible de la densité et du diamètre des cheveux natifs
- M24 : objectif de stabilité, sans progression marquée de l'alopécie native
- Tolérance : profil local favorable décrit dans les essais (JAAD 2024)
Conclusion : une piste à l'étude pour le suivi post-greffe
Le clascotérone topique est une molécule en développement pour l'alopécie. S'il obtient une AMM (mise sur le marché attendue 2027-2028 selon Cosmo Pharmaceuticals), il pourrait, selon les recommandations ISHRS (2024), trouver une place dans le suivi médical après une greffe pour aider à préserver les cheveux natifs, sans les contraintes hormonales du finastéride oral. À ce jour, il n'est pas autorisé pour l'alopécie en France.
Renaissance Clinique est spécialisée dans la greffe de cheveux et ne prescrit ni n'utilise ce médicament : pour toute question sur un traitement médical de l'alopécie (clascotérone, minoxidil, finastéride) ou sur le suivi post-greffe, l'interlocuteur compétent est un dermatologue.
Les traitements médicaux comme celui-ci ralentissent la chute mais ne restaurent pas les zones dégarnies, et leur effet cesse à l'arrêt. Renaissance Clinique est spécialisée dans la greffe de cheveux (FUE et technique Choi Pen) : un résultat permanent en une seule intervention. Nos chirurgiens évaluent gratuitement votre cas.
Sources et références
- 1ISHRS Position Statement on Topical Anti-Androgens 2024Autorité
Recommandations internationales sur l'introduction du clascotérone topique en post-greffe (M3+ après cicatrisation complète).
- 2Avram et al. – Dermatologic Surgery 2018 (Shock loss management)Autorité
Étude de référence sur la prévention du shock loss après greffe — base du protocole minoxidil M1-M3.
- 3Piraccini et al. – JAAD 2024 (Phase III Breezula)Autorité
Données Phase III du clascotérone — base scientifique de l'usage post-greffe (efficacité +10,2 cheveux/cm² à 12 mois).
- 4HAS — Recommandations alopécie androgénétique 2023Autorité
Recommandations françaises de prise en charge intégrée — algorithme thérapeutique HAS 2023.
- 5Kaufman et al. – NEJM 1998 (Finasteride MAA Trial)Autorité
Étude pivotale du finastéride — démontre l'effet d'arrêt (miniaturisation reprend sur 6-12 mois post-arrêt), mécanisme similaire pour autres anti-androgènes.
Questions fréquentes
Quand puis-je commencer le clascotérone après une greffe ?
Selon les recommandations ISHRS (2024), à partir du 3e mois post-opératoire, après cicatrisation complète. Une application trop précoce sur les greffons en cours de cicatrisation est déconseillée — risque d'irritation et de perturbation de la prise des follicules.
Le clascotérone protège-t-il les cheveux greffés ?
Les cheveux greffés sont génétiquement résistants à la DHT (prélevés dans la zone donneuse occipitale). Ils ne nécessitent pas de protection anti-androgène. Le clascotérone protège les cheveux natifs non greffés, qui restent sensibles à la miniaturisation androgénétique.
Faut-il continuer le clascotérone à vie ?
L'alopécie androgénétique est une condition chronique. Pour maintenir les cheveux natifs, le traitement est généralement poursuivi à long terme (5-10 ans ou plus). À l'arrêt, la miniaturisation reprend progressivement sur 6-12 mois (Kaufman NEJM 1998 sur le finastéride, mécanisme similaire).
Peut-on combiner clascotérone, minoxidil et finastéride post-greffe ?
La littérature (ISHRS 2024) décrit une association possible pour les cas évolutifs : chaque molécule agit à un niveau différent de la cascade — minoxidil (vasodilatation), finastéride (5α-réductase systémique), clascotérone (récepteur AR local). Une telle association relève d'une décision et d'un suivi médical rapproché (suivi biologique pour le finastéride) et suppose que chaque molécule soit autorisée et prescrite par un médecin — ce qui n'est pas encore le cas du clascotérone pour l'alopécie en France. Renaissance Clinique ne prescrit pas ces traitements.
Quelle est la différence entre minoxidil et clascotérone post-greffe ?
Le minoxidil stimule la phase anagène par vasodilatation des K+ channels — utile dans les 3 premiers mois pour limiter le shock loss. Le clascotérone bloque la liaison de la DHT au récepteur androgénique — utile dès M3 pour stabiliser les cheveux natifs sur le long terme. Ils sont complémentaires, pas concurrents.
Aller plus loin
FUE et Choi Pen — restauration permanente de la densité.
Forfaits tout compris — évaluation gratuite de votre cas.
Mécanisme, données cliniques.